A l’heure où la pandémie liée à la COVID-19 a mis à l’épreuve nos systèmes de santé, les difficultés de recrutement s’amplifient. Renforcer l’attractivité de son établissement est crucial. En effet, attirer, retenir et développer des talents pour des établissements de santé est une condition essentielle pour garantir la qualité, la pertinence et la continuité des soins.
Que nous enseigne le Rapport Claris à ce sujet ? Chacari a eu la joie de recevoir le Professeur Olivier Claris, Président de la CME des Hospices Civils de Lyon le 9 Avril 2021 à 13H lors de ce webinaire. En collaboration avec le Pr. Olivier Claris, nous avons souhaité retranscrire les enseignements clés partagés pour les rendre actionnables auprès du plus grand nombre d’acteurs de santé.
1. En quoi consiste le rôle de Président de Commission Médicale d’Etablissement?
Le président de Commission Médicale d’Établissement est élu. Il est médecin ou pharmacien de formation, et il est recommandé qu’il ait exercé auparavant des fonctions de management. Son rôle est d’être garant de la sécurité, la qualité et la pertinence des soins. Il pilote également la rédaction d’un projet médical d’établissement.
La Commission Médicale d’Etablissement est une Instance Représentative de médecins de l’institution. Composée de membres élus.
Le rapport Claris porte sur les 3 dimensions suivantes :
- Simplifier les circuits de décision
- La Formation des Managers
- Renforcer les binômes
2) Le rapport Claris

Le rapport Claris a été missionné par le Gouvernement dans un contexte où l’ONDAM a exercé une pression forte sur la réduction des dépenses publiques durant la dernière décennie ce qui a entravé en partie la qualité de vie au travail, l’attractivité des métiers hospitaliers mettant de fait en péril la qualité et la continuité des soins dans nos territoires.
Cette mission a été diligentée par le premier Ministre Edouard Philippe fin novembre 2019, après la crise des urgences et les manifestations du collectif inter hospitalier. La lettre de mission a été signée par Madame Buzyn début décembre 2019.
Missionné par le premier ministre M .Edouard Philippe, le rapport Claris a été remis au Gouvernement en 2020 sous l’intitulé suivant: « Missions sur la gouvernance et la simplification hospitalière ».
2.1. Quel a été le diagnostic initial sur les problématiques d’attractivité identifiées ?
Un questionnaire a été élaboré et a suscité plus de 6500 réponses de tous les métiers: cadres de santé et praticiens, directeurs, infirmiers. Médecins. Ce rapport a été remis au Ministre de la Santé le 16 juin 2020 alors que commençaient les discussions dans le cadre du Ségur de la Santé soumis au gouvernement dans le cadre du Ségur de la Santé. Voici l’avancée de son instruction à date.
Un irritant apparaît quand tout obstacle qui paraît simple à résoudre devient pénible.
Les 4 grandes catégories d’irritants qui pèsent sur l’attractivité sont les suivants:
- La rotation et l’absentéisme du personnel. Exemple: des infirmières sont malades, on ne dispose pas de solution de remplacement.
- La recherche de lits disponibles se fait encore beaucoup de manière manuelle, ce qui provoque une perte de temps importante.
- Les travaux ou du matériel défectueux. Exemple: un distributeur de vêtements qui tombe en panne où des douches pour les patients ne fonctionnent pas.
- La participation aux décisions et l’information : Comment créer un espace de démocratie sanitaire où tous se sentent impliqués? – “Il faut qu’il y ait toujours des circuits bi-directionnels” dans lesquels on écoute les voix du terrain. A ce titre, la démarche participative est un modèle intéressant qui a d’ailleurs démontré son efficacité dans la prise en charge des patients.
2.2. Quels sont les 3 points clés pour renforcer l’attractivité de son établissement ?
– Les 3 points clés du rapport Claris sont les suivants :
- Simplifier les circuits de décision
On plaide pour des circuits courts de décision. Un cadre de santé ou chef de service doit avoir plus de latitude dans ses prises de décision liées à son service. Il doit exister des délégations et une vision claire sur les rôles, responsabilités et interlocuteurs clés à contacter pour réaliser les examens complémentaires, avoir accès aux pharmacies, ou réparer rapidement des problèmes de matériels ou trouver des solutions rapides sur le plan de la gestion des ressources humaines.
La délégation peut être faite à un chef de pôle, à un chef de service, ou un directeur référent.
- La Formation des Managers
Historiquement, la fonction de chef de service dans les CHU est confiée à des PU-PH (Professeur Universitaire Praticien Hospitalier) qui ont une triple responsabilité de soins, d’enseignements et de recherche. La responsabilité managériale vient en 4ème position et pourtant il s’agit d’une responsabilité essentielle Pourquoi?
Car un salarié sur deux ne quitte pas son emploi, il quitte son manager d’après une étude Gallup de 2015.
Quel que soit son corps de métier, un manager doit être formé et évalué. C’est du rôle des managers que d’adresser les leviers qui favorisent le bien-être de leurs équipes :
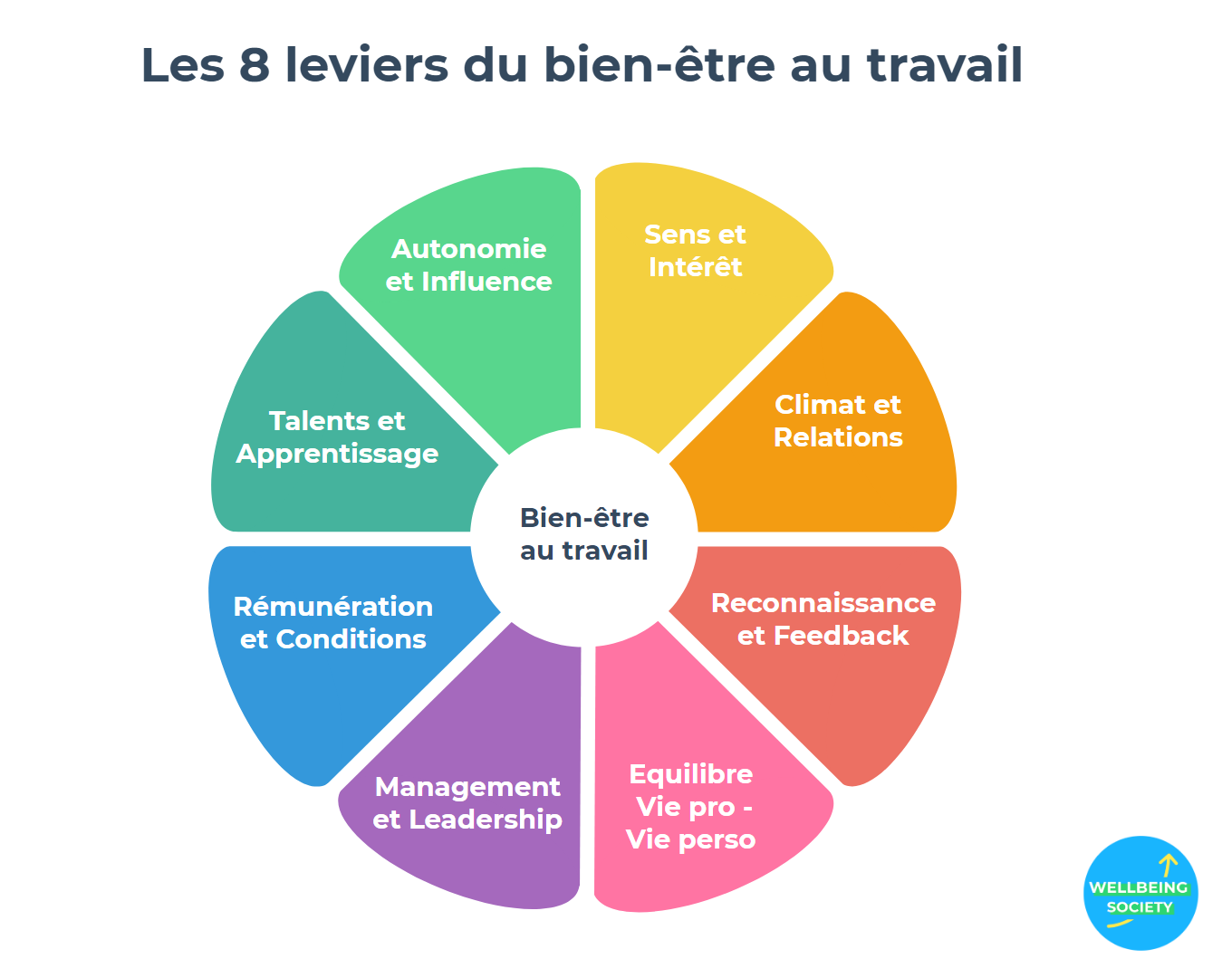
Cette fibre doit s’apprendre, se cultiver.
Quelles missions pour le chef de service ou le chef de pôle?
Selon le professeur Claris, un manager hospitalier porte les responsabilités suivantes:
- Conduire la politique d’un service
- S’assurer que tout fonctionne bien
- Etre à l’écoute,
- Organiser des réunions de service ou de pôle. 1 à 2 fois par an.
- Il doit passer du temps à l’évaluation de ses collaborateurs.
- Évaluer leurs objectifs professionnels
- Être à l’écoute des ressentis dans l’équipe.
- Le manager est un altruiste, il doit avoir le sens du dialogue, une capacité à résoudre des conflits, accepter la critique, se former à être suffisamment maître de lui pour accuser les violences verbales, répondre sereinement à l’agressivité.
Enfin, le manager est celui qui sait célébrer les victoires et mettre en avant les qualités de ses équipes. Il doit être un activateur d’événements désirables. (cf. Webinaire du CH de St-Lo où il a été créé des fiches d’événements désirables pour mettre en avant les projets de qualité).
Y a t-il des qualités propres au manager hospitalier ?
Il fait face à des émotions fortes, des bouleversements dans la vie des patients, des familles.
A l’hôpital on est confronté à la souffrance humaine des patients et des familles. On vit des émotions, et des bouleversements forts.
Le manager doit disposer d’une profonde empathie, d’une capacité d’écoute et doit savoir accompagner les émotions ou les moments difficiles, comme le fait d’annoncer un décès ou une nouvelle difficile et il doit savoir les préparer à cela et être présent au début pour ceux et celles qui font face à cela pour la première fois.
Le manager en établissement de santé doit disposer d’une vision holistique de la santé qui adresse les dimensions de bien-être physique, mais aussi psychique et social à la fois pour ses patients et pour ses équipes de soins.
D’autre part, le manager doit avoir un raisonnement systématique en termes de qualité et de pertinence pour le patient. Il doit être aguerri au raisonnement clinique où le facteur humain rentre en compte.
- Renforcer les binômes
La complémentarité entre le binôme Chef de Service et Cadre de santé est très importante.
Ce binôme peut se décliner à tous les niveaux:
- Chef de pôle – Cadre Paramédical de Pôle
- Directeur référent et Cadre Supérieur
- Président de CME – Directeur Général
Il peut s’agir dans certains cas de trinômes ou de quatuors qui intègrent des compétences administratives et techniques.
Qu’est-ce qu’un binôme qui fonctionne bien?
C’est un projet de service qui se met en œuvre avec une équipe mobilisée, engagée et cohésive.
C’est le fait de veiller constamment à la qualité du lien médical – paramédical – administratif – technique pour améliorer constamment le parcours de santé des patients.
C’est un binôme qui a conscience que pour assurer une qualité des soins, il est essentiel de soigner l’expérience collaborateur et la qualité de vie au travail des équipes.
Un binôme qui fonctionne bien, c’est un binôme qui sait décliner au niveau de son service le projet médical, le projet stratégique, le projet managérial et le projet d’établissement.
C’est enfin et surtout un binôme qui connaît les qualités de son équipe et sait les mettre à contribution du collectif et du patient.
C’est une équipe à l’écoute qui veille à ce que chacun puisse trouver sa place avec bienveillance, respect, écoute et expression possible. C’est enfin une équipe de managers qui veille à ce que chacun puisse se développer, se ressourcer et qui connaît les leviers de motivation intrinsèques de chacun de ses co-équipiers.
Des exemples d’indicateurs qui témoignent de la qualité d’un binôme:
- La qualité des soins délivrés, la satisfaction des patients, mesurée avec l’I-SATIS
- La satisfaction des équipes à travailler au sein d’un service
- Des indicateurs de pertinence des soins à adapter pour chaque service, comme par exemple le taux de mortalité après infarctus ou la diminution du recours à des examens systématiques inutiles
- Des indicateurs de taux d’absentéisme de courte durée et les postes vacants sont aussi parfois des symptômes de dysfonctionnements.
- L’appropriation du projet de service et du projet managérial par les équipes

En résumé :
Voici 3 lignes directrices simples à mettre en place pour renforcer l’attractivité de votre établissement:
- Simplifier le quotidien : favoriser la ”chasse aux irritants”. Chaque irritant est une opportunité d’amélioration qui peut être l’occasion de devenir une solution d’amélioration. Célébrer chaque solution pour pallier aux irritants et favoriser l’émergence de petites victoires quotidiennes.
- L’accompagnement managérial n’est pas une option. C’est une obligation dictée par la HAS dans cet article. Et au-delà il est une responsabilité essentielle de tous les établissements de santé pour favoriser un climat de qualité et sécuriser la rétention de leur personnel quand on sait qu’une personne sur deux quitte son manager et non son employeur d’après une étude de Gallup de 2015. Il est important de s’assurer que ces dispositifs d’accompagnement puissent répondre aux attentes de chaque participant, et puissent s’individualiser au maximum, tout en intégrant des fondamentaux communs et en permettre de bénéficier de retours d’expérience des participants.
- Renforcer les binômes est un puissant levier pour accompagner des prises de postes, améliorer la qualité de prise en charge et le parcours patient, prévenir les risques et favoriser une culture du management agile et participatif beaucoup plus en ligne avec les attentes des jeunes générations.
Enfin, sur l’attractivité médicale, il s’agit de proposer une évolution dans le temps de son activité médicale qui correspond à ce qu’on attend d’un praticien et qui soit motivant.
Pour aller plus loin, voici deux liens utiles que nous vous invitons à consulter pour vous inspirer de bonnes pratiques afin d’améliorer l’attractivité de votre établissement.
https://solidarites-sante.gouv.fr/IMG/pdf/rapport_claris_version_finale.pdf
Nous espérons que ces enseignements vous ont été utiles et restons à votre écoute !
Vous souhaitez en savoir plus sur nos programmes d’accompagnement managérial ? Cliquez ici.
Co-Auteurs
- Olivier Claris, Président de la CME des Hospices Civils de Lyon
- Martin Louvel, Président & Co-Fondateur Chacari


